سلول های بنیادی راهی به آینده
-
اخیراً تیم تحقیقاتی به سرپرستی دانشگاه علوم پزشکی استنفرد، مسیری برای رشد مجدد غضروف در بیماران مبتلا به آرتروز کشف نمودند. این پژوهش به دنبال مطالعات پیشین این تیم تحقیقاتی به منظور جداسازی سلول های بنیادی اسکلتی صورت پذیرفت و در مجله Nature Medicine به چاپ رسید.
چارلز چان از دانشگاه استنفورد اظهار داشت: "غضروف ها در بزرگسالی عملاً توانایی احیا ندارند و به دنبال آسیب به این بافت احیا آن با دشواری همراه است"
اما علیرغم این تصور عمومی که در سنین بالا این احیا صورت نمی پذیرد، محققین دانشگاه استنفرد توانسته اند با استفاده از روش میکروکاتالاژ و جهت دهی این ترمیم به سمت ایجاد بافت غضروفی، این احیا را در موش های مسن ممکن سازند.
غضروف آسیب دیده با استفاده از تکنیکی که شامل سوراخ کردن سوراخهای ریزی در سطح مفصل است ، قابل ترمیم است. این سوراخ های کوچک به عنوان میکرو شکستگی شناخته می شود و باعث می شود بدن بافت جدیدی در مفصل ایجاد کند.
محققین با آگاهی از اینکه سلول ها قبل از تبدیل شدن به استخوان از یک مرحله غضروف عبور می کنند ، از پروتئین مورفوژنتیک استخوان 2 (BMP2) برای شروع استخوان سازی پس از میکرو شکستگی استفاده کردند. سپس در میانه این فرایند استخوان سازی، با استفاده از فاکتور رشد اندوتلیال عروقی (VEGF)، این فرانید را متوقف کردند تا سلول های غضروفی حاصل شود.
در ادامه چان توضیح داد: "آنچه در نهایت به آن رسیدیم ، غضروفهایی بود که از سلولهای مشابه غضروف طبیعی با خواص مکانیکی قابل مقایسه ساخته شده است. با این وجود این ساختارها موجب احیای غضروف و به دنبال آن کاهش درد به میزان قابل توجهی را در موشهای مسن به دنبال داشت"
در ادامه این طرح محققان با انتقال بافت انسانی به موش ها توانستند نشان دهند سلول های اسکلتی انسان نیز می توانند به سمت رشد استخوان هدایت شوند و با استفاده از فاکتور رشد در مرحله غضروف متوقف شوند.
مرحله بعدی این تحقیق انجام آزمایشات مشابه در حیوانات بزرگتر قبل از اقدام به آزمایشات بالینی است.
مایکل لانگاکر (دانشگاه استنفورد) همچنین خاطرنشان کرد که اجزای اصلی به کار رفته در این مطالعه هر کدام به صورت جداگانه اعم از BMP2 و VEGF دارای تاییدیه ها FDA هستند. در صورت موفقیت این پژوهش در فاز بالینی میتوان امیدوار بود تا سریع تر به عنوان یک راهکار درمانی مورد تایید قرار بگیرد.
Link: https://www.regmednet.com/researchers-develop-method-to-regrow-cartilage-in-arthritic-mice/
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
این حال، اغلب این تلاش ها مانند استفاده از رویکرد متداول پیوند مغز استخوان، به دلیل کارایی پایین جایگزینی این سلول ها با شکست مواجه شده است.
در مطالعه صورت گرفته در دانشگاه فودان چین، محققین استراتژی های موثری را برای جایگزینی میکروگلیاها پیشنهاد کرده اند که شامل جایگزینی میکروگلیاها بوسیله پیوند مغز استخوان(mrBMT)، جایگزینی میکروگلیاها بوسیله خون محیطی(mrPB) و جایگزینی میکروگلیاها بوسیله پیوند میکروگلیاها(mrMT) است.
نتایج نشان داده است که جایگزینی میکروگلیاها با مغز استخوان و خون محیطی به سلول های شبه میکروگلیا اجازه می دهد که میکروگلیاهای موجود در سیستم عصبی مرکزی را به طور موثری جایگزین کنند. از طرف دیگر استفاده از پیوند میکروگلیا موجب جایگزینی این سلول ها در نواحی مغزی مد نظر می شود.
Reference: https://medicalxpress.com/news/2020-08-scientists-malfunctioning-vacuum-cleaner-cells.html
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
تولید سلول های پیش ساز عروقی القا شده(iVPCs)، به عنوان انقلابی در درمان بیماری های عروقی ایسکمیک معرفی شده اند. این سلول های پیش ساز عروقی القا شده را می توان با استفاده از فاکتورهای رونویسی موسوم به ETS(E-twenty six)، Etv2 و Fli1 تولید کرد. این سلول ها که حاصل تبدیل مستقیم رده ای هستند و طی کشت های طولانی مدت و در مقیاس وسیع به سلول های سرطانی تبدیل نمی شوند و به همین دلیل می توان آن ها را منبع سلولی مناسبی برای تولید عروق خونی مورد نیاز برای بافت های انسانی پرینت شده سه بعدی مانند قلب و کبد در نظر گرفت.
محققین نشان داده اند که پیوند iVPCs به مدل جانوری ایسکمی اندام حرکتی عقبی موجب تقویت جریان خون می شود و این در حالی است که هیچ توموری شکل نمی گیرد و به همین دلیل می توان آن ها را ابزار درمانی مناسبی برای درمان بیماری های عروقی ایسکمیک در نظر گرفت.
Reference: https://www.ahajournals.org/doi/10.1161/ATVBAHA.119.313684
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
زخم های ایسکمیک در مدل های پیش بالینی با استفاده از یک محصول سلولی تولید شده توسط کلینیک مایو (MN ، ایالات متحده آمریکا) و با پوستی عاری از اسکار طبیعی بهبود یافته است. نتایج پژوهش این تیم که در مجله Theranostics منتشر شده است ، ترمیم یکپارچگی پوست ، فولیکول های مو ، غدد عرق ، ایجاد لطافت پوستی و آبرسانی طبیعی را نمایان ساخت و بستری را برای مطالعات در فاز بالینی، با استفاده از محصول اگزوزومال خالص (PEP) برای بهبود در بیماران را ممکن ساخت.
زخم های ایسکمیک مزمن در بین افراد مبتلا به بیماری هایی مانند دیابت ، زخم های فشار ، تصلب شرایین ، آسیب تروماتیک یا عوارض جانبی پرتودرمانی شایع است. در حالی که درمان های استاندارد فعلی پانسمان زخم ، ژل های موضعی و جراحی تا حدودی تسکین دهمده می باشد، اما آنها اغلب نمی توانند زخم را به طور کامل ببندند. در نتیجه ، تقریباً 7 میلیون نفر در ایالات متحده آمریکا زخم های غیر قابل ترمیم را تجربه می کنند.
در این مطالعه ، محققان در کلینیک مایو اثرات محصول اگزوزومی خالص ، مشتق شده از پلاکت شامل وزیکول های خارج سلولی را که بافت آسیب دیده را هدف قرار می دهند ، بر روی مدل های حیوانی بررسی کردند که در آن زخم هایی با خونرسانی کم تکرار شده است.
"ما دریافتیم که درمان مبتنی بر اگزوزوم توانایی تقویت بازسازی رگ های خونی در بافت های آسیب دیده را دارد. بدون درمان ، زخم های ایسکمیک مزمن بزرگتر و مشکل سازتر می شوند. ”
این محصول تحت اقدامات دقیق کنترل کیفیت تولید شده و بصورت پودر خشک برای ذخیره سازی طولانی مدت در دمای اتاق فرموله می شود. هنگام استفاده ، پودر با محلول هیدروژل در محل مخلوط می شود و می تواند مستقیماً روی زخم قرار گیرد.
استیون موران ، جراح پلاستیک کلینیک مایو و یکی از نویسندگان ارشد این مطالعه ، خاطرنشان کرد که زخم ها تنها با یک بار استفاده از اگزوزوم بهبود می یابند. "من متعجب شدم که این محصول پوست سالم را با خواص بیومکانیکی طبیعی (و نه بافت اسکار ) دوباره تولید می کند. از آنجا که این فناوری در حال حاضر برای کاربردهای بالینی مقیاس پذیر و بیومار ساخته شده است ، امکان پیشرفت عظیم در علم پزشکی و زمینه جراحی پلاستیک را ایجاد می کند. "
لذا این مطالعه بستری برای ورود به مطالعه به دریافت مجوز FDA را فراهم نموده است.
Link: https://www.regmednet.com/purified-exosomal-product-triggers-wound-healing-in-preclinical-model/
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
یکی از مراحل کلیدی تومورزایی، مکانیک شروع ایجاد سلول های توموری است که سرنوشت سرطانی شدن آن ها را تعیین می کند. این سلول ها معمولا در سطح تنظیم ژن و از طریق تحقیق روی ژن های سرکوب کننده تومور MYC، p53 یا KRAS مورد بررسی قرار گرفته اند. تغییرات متابولیک درون سلول های توموری یکی از دلایل سرطانی شدن است ولی دلیل نامیرا شدن این سلول های توموری مشخص نیست. در مطالعات صورت گرفته روی مدل مگس سرکه(Drosophila melanogaster)، محققین یک زمان مشخص و دقیق را مشاهده کردند که در آن سلول های شروع کننده تومور نامیرا می شوند و از نظر ژنتیکی دستخوش تغییرات می شوند. آن ها سلول های بنیادی توموری مدل دروزفیلا را مورد استفاده قرار دادند و یک ژن سرکوب کننده تومور موسوم به Brat را حذف کردند. با استفاده از این مدل، محققین به بررسی این امر پرداختند که آیا متابولیسم نقش فعالی را در نامیرایی سلول های توموری Brat بازی می کند یا خیر. یافته های بدست آمده از دروزوفیلا در ادامه در مورد سلول های انسانی بکار گرفته شد. مشاهده شد که تومورهای Brat بسیار اکسیداتیو هستند و نرخ مصرف اکسیژن آن ها در مقایسه با سلول های طبیعی بالاتر بود. این یافته بسیار جالب بود زیرا تصور همگان بر این است که تومورها بسیار گلیکولیتیک هستند.
بنابراین به نظر می رسد که متابولیسم اکسیداتیو که در آن مسیر انرژی زایی وابسته به اکسیژن میتوکندریایی دخیل است، نقش کلیدی را در نامیرایی سلول های توموری بازی می کند. در طی شروع تومورزایی، غشاهای میتوکندریایی ادغام می شوند. این تغییر بزرگ در ریخت میتوکندری ها منجر به افزایش کارایی فسفریلاسیون اکسیداتیو می شود که دلیل سطح افزایش یافته NAD+ و NADH در سرطان است که معمولا در سرطان مشاهده می شوند. به عقیده محققین فسفریلاسیون اکسیداتیو افزایش یافته و متابولیسم NADH/NAD+ افزایش یافته ناشی از ادغام غشاهای میتوکندریایی عامل اصلی در شروع نامیرا شدن سلول های توموری است.
Reference:https://linkinghub.elsevier.com/retrieve/pii/S0092867420309478
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
استفاده از فناوری CRISPR برای تولید مدل لوکمیای میلوئید حاد(AML)
در حالی که داروهای متعدد جدیدی در سال های اخیر برای این عارضه شناسایی شده اند اما تنها قادر بوده اند روی علایم بیماری و میزان بقای بیماران تاثیر گذار باشند. تیمی از محققین در دانشکده پزشکی Icahn مونت سینای اولین مدل سلولی را با استفاده از فناوری سلول های بنیادی پرتوان القایی(iPSCs) و فناوری ویرایش ژنومی CRISPR برای نشان دادن تکامل لوکمیای میلوئید حاد از مراحل شروع تا مراحل پیشرفته را تولید کرده اند.
با استفاده از فناوری های ویرایش ژن برای تغییر ژن هایی که موجب بدخیمی سلولی می شوند، محققین توانسته اند اهداف درمانی بالقوه ای را برای مراحل اولیه بیماری شناسایی کنند. به طور ویژه به نظر می رسد که مسیرهای التهابی و ایمنی ذاتی می توانند اهداف اولیه ای برای مقابله با لوکمیای میلوئید حاد باشند و مهار آن ها می تواند به میزان شگفت آوری روی بقا و سلامت بیماران اثر بگذارد.
https://medicalxpress.com/pdf532149729.pdf
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
کمپلکس های پلی کامب، گروهی از پروتئین ها هستند که الگوهای بیان ژن را از طریق تنظیم ساختار DNA و پروتئین ها در سلول در حین تکوین اولیه حفظ می کنند. این کمپلکس ها نقش حیاتی را در سرکوب ژن یا خاموش کردن ژن های منفرد بازی می کنند تا به کنترل پاسخ ها طی تغییرات محیطی به محرک ها کمک کنند.
محققین در این پژوهش جدید دریافته اند که کمپلکس های پلی کامب PRC1 و PRC2 هر کدام نقش مهمی را در تنظیم الگوهای بیان ژنی و تکوین مناسب پوست بازی می کنند. در این مطالعه که برای مطالعه کمپلکس های پلی کامب در پوست موش صورت گرفت، حذف هر کدام از دو کمپلکس مذکور به تنهایی منجر به اختلال در عملکرد سدی پوست نشد و تنها مقداری از ضخامت پوست کاسته شد. اما زمانی که هر دو کمپلکس PRC1 و PRC2 حذف شدند، نواقص شدیدی بروز کرد که مهم ترین آن ها نازک شدن بیش از اندازه اپی درم پوست و از بین رفتن لایه های ضروری برای بقای جانور بود. محققین در این مطالعه دریافته اند که PRC1 و PRC2 به حفظ عملکرد تنظیم شده سرکوب ژن بویژه فاکتورهای رونویسی ضروری برای تشکیل بافت های غیر پوستی دخیل هستند و به نظر می رسد که عملکرد کمپلکس های پلی کامب برای تکوین مناسب پوست بسیار حیاتی باشد.
REFERENCES: https://medicalxpress.com/news/2021-02-mechanisms-essential-proper-skin.html
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -

انستیتوی ملی بهداشت ایالات متحده آمریکا در تاریخ 16 آوریل اعلام کرد که در حال لغو محدودیت های تحقیقات مربوط به بافت جنین است که توسط دونالد ترامپ رئیس جمهور سابق انجام شده است.
بافت جنین به یک موضوع سیاسی در پزشکی تبدیل شده است زیرا بیشتر اوقات در هنگام سقط جنین از آن استفاده می شود. چنین بافتهایی برای تحقیق در مورد همه چیز از ویروس شناسی تا مغز در حال رشد بسیار موثر بوده است. از سلولهای جنینی نیز برای ایجاد روشهای درمانی برای انواع بیماریها از جمله بیماری پارکینسون ، Zika ، HIV و حتی COVID-19 استفاده شده است. آنتی بادی درمانی بصورت مونوکلونال که ترامپ هنگام بستری شدن در بیمارستان دریافت کرد نیز با استفاده از بافتهای جنینی توسعه یافته بود.
در سال 2019 ، ترامپ NIH را از بودجه کار دانشمندان دولتی که به بافت جنین متکی بودند ، ممنوع کرد. در حالی که این ممنوعیت به آزمایشگاه های غیر دولتی مانند آزمایشگاه های دانشگاه تسری پیدا نکرد ، این دستور محدودیت های جدیدی را برای کار آنها اعمال کرد. واشنگتن پست در آن زمان گزارش داد ، پیشنهادات و قراردادهای اعطایی به NIH که قصد استفاده از بافت جنین را داشتند ، تحت یک لایه اضافی بررسی اخلاقی در قالب یک هیئت مشاوره مملو از مخالفان سقط جنین قرار گرفتند. هیئت مدیره ، که در ماه اوت گذشته فقط یک بار تشکیل جلسه داد ، از 14 پیشنهادی که بررسی کرد ، 13 پیشنهاد را رد کرد.
حال دولت بایدن با عقب نشینی از این تصمیم، محدودیت های مطالعاتی بر روی این موضوع را تا حد بسیار زیادی کاهش داده است.
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
زمانی که ما قصد تمرکز کردن روی چیزی داریم و یا در زمان فعالیت های هوشیارانه، هسته ساقه مغزی به آزادسازی ماده شیمیایی به نام نوراپی نفرین می پردازد. استفاده حاد از الکل موجب مهار این سیگنال در مغز می شود. در واقعی زمانی که برای انجام یک فعالیت نیاز به تمرکز داریم، نور اپی نفرین بوسیله ساختاری مغزی به نام locus coeruleus ترشح می شود.
محققین در این مطالعه نشان داده اند که نوراپی نفرین به گیرنده هایش روی سلول هایی به نام گلیای برگمن متصل می شود و این امر موجب افزایش سطح کلسیم درون سلول ها می شود. گلیاهای برگمن؛ آستروسیت های موجود در مخچه و در مجاور ساقه مغز هستند. نوراپی نفرین در پستانداران به طور مستقیم به گیرنده ها روی گلیای برگمن متصل می شود و به دنبال آن افزایش سطح کلسیم را فعال می کند. به عقیده محققین در افراد الکلی افزایش کلسیم در گلیای برگمن مهار می شود و فرد قدرت تسلط بر اعمال حرکتی و تمرکز ذهنی اش را از دست می دهد.
https://news.uthscsa.edu/drinking-blocks-a-chemical-that-promotes-attention/
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
محققان در مطالعه ای جدید یک آنالیز ژنتیکی گسترده را روی ارگانوئیدهای مغزی مشتق از سلول های بنیادی که نزدیک به 20 ماه در آزمایشگاه کشت داده شده بودند انجام دادند.
نتایج نشان داد که این ارگانوئیدهای سه بعدی از یک ساعت داخلی تبعیت می کنند که بلوغ آن ها را طبق زمان بندی با تکوین انسانی هدایت می کند. تاکنون هیچ فرد یا مطالعه ای نتوانسته بود این ارگانوئیدها را به این مدت و با این دقت مورد کشت و آنالیز قرار دهد و این مطالعه برای اولین بار نشان داده است که ارگانوئیدهای مغزی مشتق شده از سلول های بنیادی پرتوان القایی می توانند به خوبی از مراحل تکوینی مغز تبعیت کنند. رسیدن به این نتیجه می تواند اطمینان محققین برای استفاده از این ارگانوئیدها در مطالعات تکوینی، غربالگری های دارویی و ... بسیار افزایش دهد.
Reference: https://www.nature.com/articles/s41593-021-00802-y
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -

اگرچه ویروس های مرتبط با آدنو (AAV) به طور گسترده ای به عنوان یک راهکار امیدوار کننده برای ژن درمانی در بافت های معیوب در بدن انسان در نظر گرفته می شوند، اما هنوز راه طولانی برای پیشروی آنها وجود دارد تا بتوانند به عنوان محصولات موثر در انتقال ژن ، از پتانسیل کامل خود استفاده کنند. به همین منظور، محققان Dyno Therapyics با همکاری Google Research ، موسسه Harvard’s Wyss و دانشکده پزشکی هاروارد)، با رویکرد یادگیری ماشین طیف متنوعی از کپسیدهای AAV را تولید کردند.
این مطالعه که در Nature Biotechnology منتشر شده است ، کاربرد این روش را در شناسایی توسط سیستم ایمنی به طور خاص بر روی بافت آسیب دیده نشان می دهد.
دو چالش عمده استفاده از AAV به عنوان وسیله ای برای درمان ژن این است که کپسیدهای AAV که در حال حاضر استفاده می شوند ، در توانایی هدف گیری خاص بافت های معیوب محدود هستند و سیستم ایمنی بدن بیماران اغلب قادر به تولید آنتی بادی های خنثی کننده است که مانع از انتقال محصولات ژنتیکی از AAV ها می شود.
تخمین زده می شود که حداکثر 50-70٪ از جمعیت انسانی نسبت به اشکال طبیعی ناقلین AAV که در حال حاضر برای انتقال ژن درمانی استفاده می شود ، مصونیت دارند. محققان امیدوارند که از طریق مهندسی افزایش کپسیدهای AAV ، بتوانند بر این چالش غلبه کنند.
لذا در این پژوهش، محققان از یک روش یادگیری عمیق محاسباتی برای طراحی انواع کپسید از سروتیپ AAV2 در توالی های DNA رمزگذار یک بخش پروتئین استفاده می کنند که در شناسایی سیستم ایمنی و همچنین هدف قرار دادن بافت های خاص نقش دارد.
محققین این پژوهش اذعان داشتند که :
"رویکرد ما به بالاترین تنوع عملکردی در بین سایر کتابخانه های کپسید تاکنون رسیده است. این بخش وسیعی از فضای توالی عملکردی اما قبلاً غیرقابل دسترسی را باز می کند ، با بسیاری از برنامه های کاربردی بالقوه برای تولید بردارهای ویروسی بهبود یافته ، مانند AAV ها با ایمنی زایی بسیار کاهش یافته و انتخاب بافت بسیار بهبود یافته و همچنین برای ژن درمانی بسیار کارآمد ، " (Dyno Therapy).
این پروژه به امید پیشرفت و کارآیی AAV در ارائه خدماتی مانند ژن درمانی است و با نگاهی اجمالی به آینده استفاده از هوش مصنوعی می تواند در طراحی داروهای جدید و همچنین رویکردهای انتقال دارو نقش ایفا کند.
سام سینا ، بنیانگذار Dyno و سرپرست تیم یادگیری ماشین ، اظهار داشت: "هرچه ما وکتور AAV را از حالت طبیعی گونه خود تغییر دهیم ، احتمال غلبه بر مشکل مصونیت قبلی نیز بیشتر است. همچنین اطمینان از زنده ماندن انواع کپسید برای بسته بندی محموله DNA با استفاده از روشهای متداول، به زمان و منابع نیاز دارد و منجر به عملکرد بسیار کمی از کپسیدهای مناسب میشود."
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
محققان یک وکتور لنتی ویروسی را برای ژن درمانی را طراحی کرده اند که میتواند به میزان قابل توجهی باعث افزایش هموگلوبینها نسبت به روش های رایج امروزی شود و در نتیجه می تواند برای درمان اختلالات خونی مانند سلول داسی شکل و بتا تالاسمی به صورت موثر تر مورد استفاده قرار بگیرد.
نتایج این مطالعه گویای مزایای بالقوه این رویکرد برای درمان موفقیت آمیز بیماران مبتلا به بتا-گلوبینوپاتی مانند بیماری سلول داسی شکل و بتا-تالاسمی است ، از جمله این مزایا میتوان به انتخاب دوز بهینه تر، احتمال به حداقل رساندن تومورزایی ، کاهش هزینه های درمان و همچنین نیاز بیمار برای شیمی درمانی و یا پرتودرمانی را قبل از شروع ژن درمانی کاهش می دهد. بتاگلوبینوپاتی ها اختلالات ناشی از جهش در ژن بتاگلوبین است که مسئول تولید هموگلوبین است. این پروتئین اساسی از گلوبین و چهار زیر واحد حاوی آهن تشکیل شده و اکسیژن را به بدن منتقل می کند.
لذا این ناقل طراحی شده در مطالعه حاضر با انتقال نسخه های سالم و عملکردی از ژن بتاگلوبین، برای اصلاح ناهنجاری در این اختلالات خونی مورد استفاده قرار میگیرد. به منظور دستیابی به این هدف ، این تیم تحقیقاتی با استفاده از یک لنتی ویروس مهندسی شده، یک ویرایشگر ژنومی جدید ایجاد کرد. همانند اقدامی که در مطالعات پیشین به کمک رترو ویروسها به منظور ژن درمانی در آزمایش های دیگر برای بتا-گلوبینوپاتی ها صورت گرفته بود.
همچنین در آزمایشات قبلی از لنتی ویروس هایی استفاده شده بود که حاوی ژن بتاگلوبین انسان همراه با پروموتر، سه سایت اصلی با برای رونویسی ژن مهم هستند و یک نسخه متراکم از اینترون شماره 2 را شامل می شدند. اما در این پژوهش از نسخه کامل اینترون برای طراحی لنتی ویروس استفاده شد که این امر باعث افزایش بتاگلوبین و در نتیجه بیان هموگلوبین می شود. از پنج وکتور جدید لنتی ویروسی ایجاد شده ، یکی به نام ALS20 نسبت به بقیه به طور قابل توجهی قدرتمندتر بود بطوریکه در مقایسه با وکتورهای رایج تا 157٪ هموگلوبین بیشتر در بزرگسالان بیان شد. بعلاوه ، ذرات ویروسی ALS20 حاوی هیچگونه محصولات جانبی ناخواسته RNA ژنومی نبودند و موشهایی که تحت درمان با ALS20 قرار گرفتند ، فیزیولوژی طبیعی را داشتند. این بدان معنی است که استفاده از روش درمانی جدید میتواند بی خطر در نظر گرفته شود. با توجه به مجموعه شواهد ارائه شده در این کار ، محققین معتقدند که ALS20 کاندیدای مناسبی برای درمان موفقیت آمیز بتا-گلوبینوپاتی است.
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
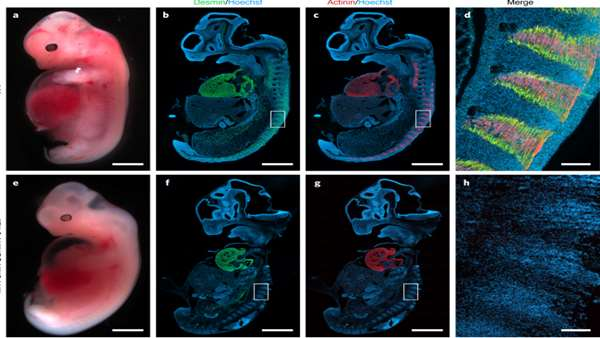
محققان انستیتوی قلب Lillehei دانشگاه Minneapolis آمریکا نشان دادند که کایمر انسان:خوک می تواند تولید اندام های برون زا را برای تحقیقات و پیوند گزنوگرفت تسهیل کند.
از آنجا که عضله اسکلتی انسان پس از مرگ قابل دوام نیست، به طور معمول پس از از دست دادن عضله به دلیل بیماری یا آسیب، پیوند عضله ی اتولوگ در بازسازی مورد نیاز است. با این حال، استفاده از بافت اتولوگ اغلب منجر به عوارض در محل دهنده بافت می شود. محققان انستیتوی قلب Lillehei دانشگاه Minneapolis آمریکا در پژوهشی که در مجله ی nature biomedical engineering منتشر کردند، نشان دادند که می توان با حذف ژن های MYF5 ، MYOD و MYF6 در جنین از طریق CRISPR و انتقال هسته ای سلول سوماتیک و تحویل سلول های برون زا (بلاستومرهای خوکی یا سلولهای بنیادی پرتوان القایی انسانی) از طریق تکمیل سازی بلاستوسیست، جنین های خوک کایمریک بین گونه ای یا درون گونه ای فاقد ماهیچه ی اسکلتی طبیعی ایجاد کرد.
کایمر های درون گونه ای تولید شده زنده بوده و بافت شناسی، ریخت شناسی و عملکرد طبیعی را نشان دادند. هر چند، کایمرهای انسان:خوک تولید شده با سلول های پرتوان القایی انسانی فاقد TP53 منجر به بهره وری بالاتر از کایمریسم گردید. محققان این پروژه اعلام کردند که جنین های جمع آوری شده در روزهای جنینی 20 و 27 حاوی عضله انسانی توسط تجزیه و تحلیل های ایمونوهیستوشیمی و مولکولی نیز تایید شدند.
https://www.nature.com/articles/s41551-021-00693-1#citeas
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
سال هاست که توجه زیادی به فرایندهای دخیل در تولید تیموس شده است و محققین بسیاری سعی در دستکاری این فرایندها در بالین داشته اند زیرا تغییرات در تکوین یا عملکرد تیموس می تواند منجر به نقص ایمنی و یا بیماری های خود ایمن شود.
در مطالعه ای جدید در انستیتو فرانسیس کریک، محققین سلول های هیبرید اپی تلیال-مزانشیم را شناسایی کرده اند که قادرند در شرایط آزمایشگاهی به صورت طولانی مدت تکثیر شوند و می توان از آن ها برای بازسازی و تولید یک فنوکپی آناتومیک از تیموس طبیعی استفاده کرد و البته برای این کار به سلول های بینابینی تیموسی و ماتریکس خارج سلولی سلول زدایی شده تیموس نیاز است. این تیموس مهندسی شده از نظر عملکردی فعال بوده و این قابلیت را دارد که از بلوغ سلول های T در شرایط درون تنی(بعد از پیوند به موش ناقص از نظر ایمنی) حمایت کند.
یافته های این مطالعه نشان دهنده ارتباط سلولی و مولکولی بین استروما، ماتریکس خارج سلولی و تیموسیت ها است و چشم اندازهای کاربردی را برای درمان بیماری های ایمونولوژیک اکتسابی و مادرزادی ارائه می دهد.
Reference:https://imms.kz/?q=en/news/869
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -

کاربرد سلول های بنیادی خون قاعدگی در درمان ناباروری
دکتر سمیه کاظمنژاد- جنینشناس و عضو هیئت علمی مرکز درمان ناباروری ابنسینا و یکی از مجریان طرح «بانک سلولهای بنیادی خون قاعدگی» در این خصوص گفت:
ناباروری و عدم توانایی فرد برای انجام طبیعی فرآیند تولیدمثل و صاحب فرزند شدن به عنوان یکی از تجربیات تلخ و دردآور زندگی است که زمینه و شرایط روانی و اجتماعی نیز می تواند به اهمیت آن بیفزاید و آن را برای فرد تبدیل به یک بحران نماید. ناباروری همچنین موجب افزایش اختلالات و ناسازگاری های جنسی می شود و رضایت جنسی و تعداد دفعات فعالیت جنسی را کاهش می دهد، به طور کلی زنان نابارور بیشتر از مردان در معرض عوامل تنش زای جسمی، روانی و اجتماعی ناشی از ناباروری و درمان آن قرار دارند.
در سال های اخیر عواملی نظیر تغییر نقش زنان در فعالیت های اجتماعی، تأخیر در سن ازدواج، تغییر در سن داشتن فرزند، افزایش استفاده از روش های پیشگیری از باروری، آزاد شدن سقط جنین و وضعیت اقتصادی نامطلوب، باعث کاهش میزان باروری درکشورهای صنعتی شده است. شیوع ناباروری در دهه اخیر به طرز چشمگیری افزایش یافته است به طوری که میزان آن در کشورهای صنعتی حدود 10 تا 15 درصد گزارش شده است و طبق آخرین گزارش ها شیوع ناباروری در کشورمان ایران نیز 15 درصد برآورد شده است.
از دست رفتن عملکرد تخمدان معمولا فرایندی تدریجی است که در طول چند سال شکل می گیرد و منجر به یائسگی می شود. در نارسایی زودرس تخمدان که به آن یائسگی زودرس (Premature Ovarian Failure, POF) نیز گفته می شود، عملکرد طبیعی تخمدان قبل از 40 سالگی دچار اختلال می شود که این اختلالات در نهایت منجر به قطع تخمک گذاری و قطع عادت ماهیانه می شود. در گروه دیگری از بیماران نابارور با وجودی که یائسه نیستند ولی با پاسخ دهی ضعیف تخمدان به داروهای تحریک تخمدانی مواجهند (Poor Ovarian Response, POR) و بیشتر آنها در نهایت کارشان به استفاده از روشهای اهدا جهت فرزنددار شدن می انجامد. در این بیماران با کاهش ذخیره تخمدانی ممکن است هنوز قاعدگیها و تخمکگذاری منظم وجود داشته باشد، ولی به دلیل کاهش کیفیت تخمکها دچار ناباروری یا نازایی هستند. بسیاری از این خانمها دچار نامنظمی چرخههای قاعدگی میشوند و ممکن است برخی هم از اول با مشکل نازایی مراجعه کنند. همچنین برخی بیماران ممکن است به طور حاد با قطع شدن قاعدگی مراجعه کنند یا ابتدا دچار چرخههای طولانی قاعدگی شوند.
در تحقیقات جدید نشان داده است که کاهش ذخیره تخمدانی اصولا به دلیل پیری نیچ تخمدانی اتفاق می افتد و سلول های بنیادی با توجه به قابلیت تکثیر و تمایز بالای خود می توانند در ترمیم نیچ تخمدانی موثر باشند. در مطالعات مختلف کلینیکال ترایال از انواع سلول های بنیادی برای درمان این اختلالات تخمدانی استفاده شده است. با توجه به قابلیت سلول های بنیادی مشتق از خون قاعدگی در ترمیم بافت های مختلف در مطالعه ای از این سلول ها برای درمان نارسایی تخمدان در مدل موشی استفاده کرده اند.
همزمان با این مطالعات در سراسر جهان، مطالعات متعددی در دهه گذشته بر روی جنبه های مختلف درمانی سلول های بنیادی مشتق از خون قاعدگی توسط تیم تحقیقاتی حاضر صورت گرفته است و خصوصیات، ویژگیها و قابلیت های سلولهای بنیادی خون قاعدگی بررسی شده است.
امروزه استحصال سلول بنیادی از منابع مختلف از جمله جنین، مغز استخوان، خون بند ناف و خون محیطی به منظور دستیابی به سلول های بنیادی چند توان، زمینه ساز تحقیقات بسیاری می باشد و دریچه جدیدی را برای درمان بیماری های مختلف گشوده است. ملاحظات اخلاقی استفاده از سلول های بنیادی جنینی، سبب محدودیت کاربرد آنها و معطوف شدن نظر جامعه پزشکی به سمت منبع سلولهای بنیادی مثل مغز استخوان شده است. هدف عمومی از این روند، تحصیل سلول های متمایز به منظور تهیه بافتهای مختلف در فضای آزمایشگاه و رفع نیاز به پیوند بافت از فردی به فرد دیگر و نیز رفع مشکلاتی چون عوارض رد پیوند و هزینه های متعدد آن می باشد.
در سال های اخیر به دلیل ترمیم بالای اندومتر در هر سیکل قاعدگی، خون قاعدگی به عنوان یکی از منابع سلولهای بنیادی معرفی شده است. خون قاعدگی بافت آندومتر یک منبع غنی از سلول های بنیادی چند توان است که به آسانی در هر سیکل قاعدگی از دست می رود، این در حالی است که علاوه بر دسترسی آسان ماهیانه و عدم تهاجمی بودن روش جمع آوری خون قاعدگی، سلولهای بنیادی مشتق از این منبع توانایی تکثیر و تمایز فوق العاده ای دارند.
امید است با تولید این فراورده سلولی بیولوژیک در کشورمان با صرف هزینه های کمتر نسبت به سایر روش های کمک باروری، برای زوجین نابارور امکان استفاده از این روش درمانی نوین فراهم شود و بسیاری از آن زوجینی که به علت مشکلات مالی از فرزندآوری منصرف می شوند، تشویق به استفاده از این محصول سلول درمانی شوند.
از طرفی استفاده از این محصول بیولوژیک با افزایش تعداد و کیفیت تخمک های بالغ در تخمدان و نیز افزایش ضخامت اندومتر، شانس وقوع بارداری خودبه خودی در زوجینی که از این چنین اختلالاتی رنج می برند ، افزایش خواهد یافت.
همچنین تزریق این فراورده سلولی موجب بهبود شرایط محیط تخمدانی و نیز شرایط لانه گزینی جنین می شود و در نتیجه درصد موفقیت در روش های پیشرفته کمک باروری مانند IVF متعاقب سلول درمانی افزایش می یابد.
بنابراین، سلول های بنیادی مشتق شده از خون قاعدگی در مقایسه با سایر سلولها مزایای متعددی دارد و گام جدیدی را در سلول درمانی بیماریهای مختلف باز کرده است و می تواند نیازهای بالینی را برطرف سازد.
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
محققین بر مبنای مطالعات حیوانی روی عفونت های ویروسی اطلاعاتی را در مورد سلول های CD8 T تحلیل رفته بدست آورده اند. در حضور ویروس یا سرطان سلول های CD8 T توانایی شان برای مبارزه با سرطان را از دست می دهند و پروتئین های مهار کننده چک پوینت مانند PD-1 را روی سطح شان نشان می دهند. پروتئین PD-1 بوسیله داروهای ایمنی درمانی سرطان مانند pembrolizumab و nivolumab هدف قرار می گیرد و این امر به سلول های CD8 T اجازه می دهد که توانایی شان برای حمله کردن و کشتن سلول های سرطانی آلوده را مجددا بدست بیاورند. این داروها برای درمان سرطان های متعدد مورد تایید FDA هستند ولی برخی از تومورها به آن ها پاسخ نمی دهند. مطالعه روی سلول های CD8 T تحلیل رفته می تواند به درک بهتر عملکرد سیستم ایمنی علیه سرطان و عفونت های مزمن کمک کند.
هم چنین این مطالعه مرحله گذاری را بین سلول های شبه بنیادی و سلول های واقعا تحلیل رفته نشان می دهد. سلول های واقعا تحلیل رفته بوسیله مولکولی به نام CD101 مشخص می شوند و قادر به مهاجرت به جایگاه عفونت نیستند و حاوی مقادیر اندکی از پروتئین های مورد نیاز برای کشتن سلول های آلوده و توموری هستند. در واقع این سلول های CD8 T هنوز هم قادر به تکثیر و انجام عملکردهای کشندگی شان هستند و مطالعات نشان داده اند که آن ها می توانند در کنترل ویروس نقش بازی کنند. سلول های گذرا که فاقد CD101 هستند می توانند مارکر خوبی برای پاسخ به داروهای بلوک کننده PD-1 باشند. تقویت تکثیر یا بقای این سلول ها یا مهار گذار آن ها به یک تحلیل رفتن طولانی می تواند یک استراتژی درمانی جدید برای سرطان باشد.
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
در تلاش برای بازگرداندن عضله از دست رفته، محققان موسسه Wake Forest for Regenerative Medicine (NC, USA) ، دانشگاه Sungkyunkwan (سئول ، کره جنوبی) و دانشگاه ملی Chonnam )کره جنوبی، (Gwangju یک تکنیک مهندسی زیستی کارآمد را برای بازسازی عضلات و بازگشت عملکرد آنها در ترمیم موشهای آسیب دیده ایجاد کرده اند که نتایج مطالعه آنها در Applied Physics Review منتشر شده است.
غالباً در صورت عدم وجود روشهای بازسازی موثر برای مهندسی زیستی عضلات اسکلتی، از دست دادن عضله در اثر ضربه، بیماری یا آسیب می تواند باعث آسیب دائمی در آن ناحیه شود.
آنها با گسترش روش قبلی خود با استفاده از Muscles-specific materials مشتق شده از بافت (dECM-MA) برای ساختن bioinks ، یک گروه برای تولید ترکیب بیوشیمیایی و توپوگرافی برای پرداختن به این موضوع را ایجاد کرده اند.
این تیم با ترکیب dECM-MA از عضلات اسکلتی خوک و پلی یوینیل الکل (PVA) یک جوهر زیستی که آنها را به سمت بافت هدف هدایت می کند را تهیه کرده اند. با بهینه سازی PVA برای ایجاد ساختارهای سلولی پایدار و مناسب، بهبودهای چشمگیری در بازسازی عضلات و ترمیم عملکرد مشاهده شد.
سانگ جین لی، یکی از محققان این پروژه، توضیح داد: "یک مزیت عمده ی این روش نسبت به رویکردهای قبلی، هم ترازی و هم راستایی سلولهای عضلانی در ساختار سه بعدی بدون هیچ گونه مولفه پشتیبانی کننده است." "این می تواند به ما امکان ایجاد ساختارهای عضلانی مهندسی زیستی مربوط به کلینیک را بدهد."
به محض آزمایش این روش روی عضلات آسیب دیده ی پاهای موش، در موشهای تحت درمان با این روش جدید بیش از 80٪ ترمیم عملکرد عضلانی در مقایسه با موشهای هم سن و سال و موشهایی با همان آسیب که هیچ درمانی نداشتند، مشاهده شد. علاوه بر این ، عضلات مهندسی زیستی به خوبی با سیستم عصبی و عروقی موش ها ادغام شدند.
این نتایج نشان می دهد که ترکیب dECM-MA با PVA می تواند یک راه حل بالینی برای دستیابی به بازسازی بافت در مقیاس بزرگ ارائه دهد.
لی اظهار داشت: "این رویه پیشرفته چاپ بیولوژیکی برای مهندسی زیستی سازه های عضلانی اسکلتی عملکردی می تواند یک گزینه درمانی موثر برای درمان آسیب های گسترده نقص عضلانی باشد."
با توجه به اینکه این امر نیاز به تهیه سلول از بیمار دارد، این تیم در ورود این فناوری به کلینیک برخی مشکلات را پیش بینی می کند. در حال حاضر، آنها در حال برنامه ریزی برای آزمایشات بالینی بیشتری بر روی ساختارهای عضلانی بزرگتر در حیوانات بزرگتر هستند.
SOURCE
Lee H, Kim W, Lee J et al. Self-aligned myofibers in 3D bioprinted extracellular matrix-based construct accelerate skeletal muscle function restoration. Appl. Phys. Rev. 8, 02145 (2021).
https://www.regmednet.com/novel-bioengineering-approach-could-aid-muscle-regeneration/
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -
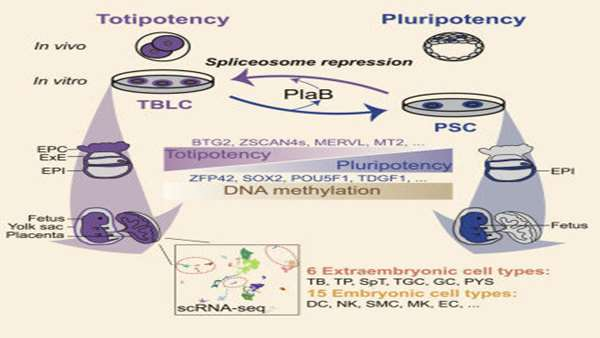
Hui Shen و همکارانش در 14 می سال 2021 در مجله ی Cell، گزارشی را منتشر کردند که در آن روشی برای جذب و نگهداری سلولهای بنیادی همه توان پیشنهاد شده است.
از زمانی که برای اولین بارسلولهای بنیادی جنینی (ESC) ایجاد شدند، مقایسه ی عملکردی و مولکولی پتانسیل رشد جنینی و خارج جنینی در کشت in vitro سلولهای همه توان و بلاستومرهای داخل بدن چالش برانگیزبوده است. محققان این پروژه گزارش داده اند که سرکوب پیرایش ژنی در ESC های موش باعث ایجاد یک حالت حدواسط pluripotent به totipotent می شود. Shen و همکارانش با استفاده از مهارکننده ی پیرایش ژنی، پلادینولید B، توانسته اند به کشت in vitro پایدار ESC های همه توان برسند که در سطوح مولکولی قابل مقایسه با بلاستومرهای 2 و 4 سلولی است، به همین علت این سلولها را سلول های شبه بلاستومر قدرتمند (TBLC) نامیده اند.
سنجش های کایمریک موش همراه با توالی یابی RNA تک سلولی (scRNA-seq) نشان داده که TBLC ها دارای توانایی رشد دو طرفه ی قوی برای تولید دودمان سلول های جنینی و خارج جنینی متعددی هستند. سرکوب پیرایش ژنی باعث مهار گسترده ی پیرایش در ژنهای پر توان( pluripotent genes) می شود، هرچند ژنهای همه توان( totipotent genes ) که حاوی تعداد کمی از اینترونهای کوتاه هستند، به طور موثر پیرایش شده و از نظر رونویسی فعال می شوند. این مطالعه روشی را برای بدست آوردن و نگهداری سلولهای بنیادی توانمند فراهم می کند.
https://www.cell.com/cell/fulltext/S0092-8674(21)00500-6
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -

محققین آجرهای توخالی کوچک الهام گرفته شده از بلوک های لگو را تولید کرده اند که می توانند به عنوان داربستی برای بازسازی و رشد بافت های نرم و سخت استفاده شوند. هر کدام از این آجرها به صورت مکعب های تقریبا یک و نیم میلی متری هستند. این آجرها، شبیه آجرها یا بلوک های لگو می توانند به هم چسبیده شوند و به صورت هزاران شکل یا کانیفیگوراسیون مختلف با اندازه های مختلف و مناسب با بافت هدف در آیند.
در حال حاضر، جراحان و ارتوپدیست ها شکستگی های استخوانی بزرگ را با ایمپلنت کردن میله ها یا صفحات فلزی برای تثبیت استخوان و در ادامه وارد کردن مواد داربست ساز زیست سازگار ترمیم می کنند که این رویکرد با مشکلات مختلفی همراه است. اما استفاده از آجرهای پرینت شده موجب ایجاد یک داربست توخالی می شود که با مقادیر اندکی ژل حاوی فاکتورهای رشد مختلف پر شده است و می تواند به طور دقیق در جایگاه مورد نیاز قرار داده شود. استفاده از این آجرهای مملو از فاکتورهای رشد در مدل رتی شکستگی استخوان موجب رشد تقریبا سه برابری عروق خونی در مقایسه با داربست های متداول شد. همین افزایش رگزایی و ویژگی های فضایی این آجرهای پرینت شده موجب تقویت فرایند استخوان سازی در مقایسه با روش های معمول شد.
Reference:https://onlinelibrary.wiley.com/doi/abs/10.1002/adma.202001736
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470 -

در پژوهشی جدید محققین نشان داده اند که کشت سلول های قلبی در فضا موجب تغییر در بیان ژن های آن ها می شود، اما تنها 10 روز بعد از برگرداندن این سلول ها به شرایط کشت روی کره زمین، این سلول های قلبی به شرایط طبیعی باز می گردند. در این پژوهش جدید، محققین در دانشگاه کالیفرنیا از سلول های بنیادی پرتوان القایی انسانی برای مطالعه اثر سفر فضایی یا شرایط عدم جاذبه روی عملکرد قلب انسانی استفاده کردند. بی وزنی، عدم جاذبه یا اصطلاحا microgravity، محیطی است که از منظر اثر آن روی بدن انسان به میزان بسیار زیادی ناشناخته باقی مانده است و مطالعاتی از این دست می تواند اطلاعات جدیدی را در این زمینه ارائه دهد.
مطالعات گذشته نشان داده اند که سفرهای فضایی منجر به شروع تغییراتی در عملکرد قلبی از جمله تغییر در ضربان قلب، فشار شریانی پایین تر و برون ده قلبی بالاتر می شود اما در مورد اثر بی وزنی روی عملکرد قلب انسان در سطح سلولی اطلاعات کمی موجود است. این مطالعه با نشان دادن تغییر بیان ژن ها در این شرایط، دیدگاه هایی را در مورد مکانیسم های سلولی ارائه داده است که درک هر چه بهتر و بیشتر آن ها می توان به سلامت فضانوردان در سفرهای طولانی مدت کمک کند و یا دیدگاه های جدیدی را در زمینه بهبود سلامت قلب روی زمین ارائه دهد. محققین برنامه دارند که درمان های مختلفی را روی سلول های قلبی انسانی در شرایط بی وزنی تست کنند تا شاید بتوانند راهی برای جلوگیری از این تغییرات بیابند.
اینجا👇🏻 👇🏻 میتونی بی واسطه با سلول های بنیادی حرف بزنی!😇 😊
https://forum.alaatv.com/post/1396470